和痛分娩(硬膜外無痛分娩)
| 和痛分娩について | 当院での鎮痛方法 | 無痛分娩施設情報 |
和痛分娩について
和痛分娩とは、くすりを用いて分娩時の痛みをできるだけ和らげ、自然の分娩をお手伝いする方法です。硬膜外鎮痛法という点で「無痛分娩」と同じ方法ですが、痛みを完全に取り除くのではなく、痛みを和らげることで妊婦さん自身の感覚を残し、いきむタイミングを感じながら分娩をおこなっていただくため「和痛分娩」と呼んでいます。
当院での和痛分娩では、経験豊富な麻酔科専門医が痛みの管理を、産婦人科専門医(周産期専門医)・助産師が分娩の管理を、小児科医が赤ちゃんの管理をおこなうことで、安全かつ満足度の高い分娩をおこないます。
和痛分娩の対象となる方
経産婦の方のみ
初産の方、意思疎通が困難な方、医師の診察により医学的ハイリスクと判断された方は、和痛分娩の対象外となります。(妊娠経過中に、施行困難と判断される場合もあります)
【医学的にハイリスクな方の例】
・帝王切開や子宮筋腫核出術などの既往がある
・脊椎手術後や脊柱側弯症と診断されている
・妊娠前BMIが30以上である
和痛分娩の施行方法
原則として計画分娩でおこないます。経験豊富な麻酔科専門医により、硬膜外カテーテルを用いて、痛みのコントロールをおこないます(鎮痛の具体的な方法はこちらの「当院での鎮痛方法」をご覧ください)。産婦人科医・助産師が、胎児心拍数モニタリングで状態を確認後に子宮収縮促進剤を併用し、スムーズな分娩をお手伝いします。母児の安全を最優先とするために、診療体制が整っている通常の診療時間内での施行となります(夜間や休日は施行できません)。また、施行予定日より以前に、破水や陣痛発来の場合には、和痛分娩はおこなうことができませんので、ご理解の程よろしくお願いいたします。
和痛分娩の施行予定日
原則として、妊娠39週以降が施行予定日となります。ただし、これまでの分娩歴や外来での診察所見を参考にし、最終的に決定します。施行予定日の前日にご入院いただき、和痛分娩の準備をおこないます。詳細は、妊婦健診の際にご説明いたします。
和痛分娩費用
通常の分娩費用に加えて、一律15万円かかります。
ただし和痛分娩を希望され麻酔剤を使用しても、分娩の進行により、医師の判断で帝王切開に変更となる場合があります。
※分娩方法については、母体の安全を最優先に判断します。
※帝王切開に変更となった場合でも、和痛分娩費用は発生いたします。
※1日目(入院日)の子宮拡張、2日目の硬膜外麻酔に係る費用が含まれます。
※東京都無痛分娩費用助成等事業(上限10万円)の対象です。
和痛分娩を希望される方
紹介状をお持ちの方は、来院される前に予約コールセンターまでご連絡ください。また紹介状をお持ちでなくても、妊娠反応が陽性の方は受診いただけます。当院で和痛分娩による出産を希望される方は、平日の午前中にご来院ください。
紹介状をお持ちの方
予約コールセンター
03-3339-2892
月~金曜日 9:00~15:30(祝日除く)
※お電話の際は、お手元に紹介状をご用意ください。
紹介状をお持ちでない方
産婦人科初診外来
診療日程 : 月~金曜日(祝日除く)
受付時間 : 8:30~11:30
※診療の混雑状況により、多少お待ちいただく、あるいは別日のご予約となる場合がございます。
来院時にお持ちいただきたいもの
・紹介状(お持ちの場合)
・健康保険証 (医療証など)
・診察券(お持ちの場合)
・おくすり手帳(お持ちの場合)
当院における和痛分娩(硬膜外無痛分娩)の鎮痛方法
当院でおこなっている鎮痛方法に関して、日本産科麻酔学会のホームページに掲載されている資料を用いてご説明します。ご不明な点などございましたら、外来受診時に担当医へご質問ください。
硬膜外鎮痛法とは
お産の痛みを伝える神経は背骨の中に集まります。硬膜外膣に注入された薬が背骨の中の神経をブロックし、産痛を抑えます。
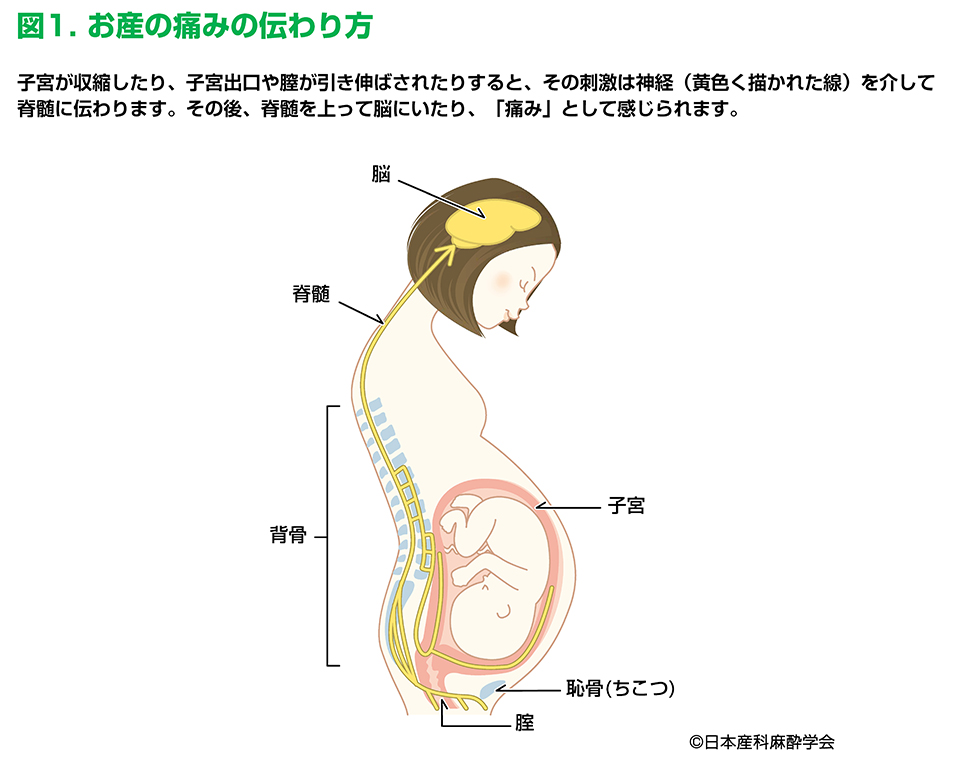 |
硬膜外鎮痛法は、無痛分娩のときのみ用いられる方法ではなく、手術や手術後の痛み止めの目的で日常的に使われている方法でもあります。
こちらの図をご覧ください。
 |
硬膜外鎮痛法とは、背骨のところにある「硬膜外膣」という場所に細かくて柔らかい管(直径1mmくらい)を入れ、管から薬を注入して痛みをとる方法です。
麻酔をするときの姿勢
硬膜外鎮痛や脊髄くも膜下硬膜外併用鎮痛をおこなう際は、背中の奥に薬を注入するための細い管を入れますが、これはベッドに横向きに寝て、または座って背中を丸めた姿勢でおこないます。
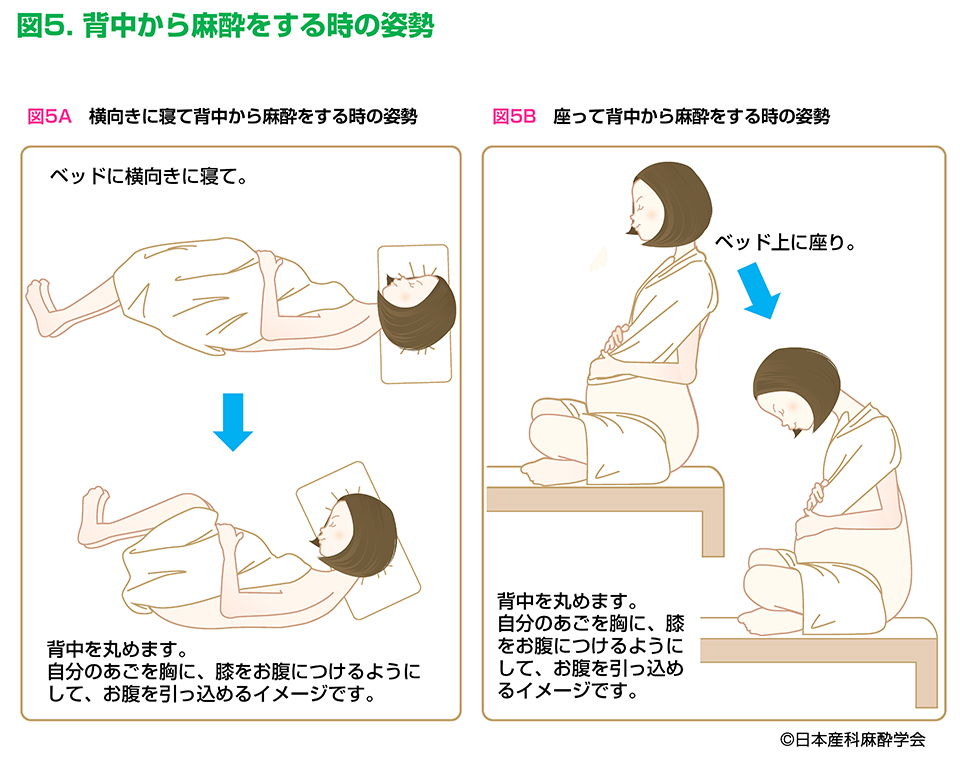 |
麻酔の流れと効果
最初にとても細い針を使って皮膚の痛み止めをします。そして管を入れるための針を刺します。このときはもう皮膚の痛み止めが効いているので痛みはありませんが、押される感じがあります。
この硬膜外の管を入れるのは、数分~10分程度の処置です。柔らかい管だけが体に残りますので、お産中に背中を下にして横になっても、体を動かしたりしても大丈夫です。
硬膜外の管から薬を注入すると、20~30分で徐々に鎮痛効果が現れます。効果が現れはじめたときには、陣痛が弱くなっていることに気付くと思います。
無痛分娩(和痛分娩)に関する公開施設情報
※以下はJALA(無痛分娩関係学会・団体連絡協議会)の登録内容に沿って掲載しています。
勤務医医師数(2023/10/10 現在)
| 常勤医 | 非常勤医 | 合計 | |
|---|---|---|---|
| 産婦人科医師数 | 8名 | 5名 | 13名 |
| うち麻酔科標榜医資格を有する産婦人科医師数 | - | - | - |
| 麻酔科医師数 | 3名 | 15名 | 18名 |
| 合計 | 11名 | 20名 | 31名 |
分娩取扱実績(2022/4/1 ~ 2023/9/30)
| 全分娩取扱数 | 非無痛経膣分娩件数 | 無痛経膣分娩件数 | 帝王切開分娩件数 |
|---|---|---|---|
| 474件 | 316件 | 6件 | 152件 |
無痛分娩に関する対応方針とマニュアル等の整備状況
| 希望による無痛分娩の受け入れ有無 | あり |
|---|---|
| 無痛分娩の導入対象 | 原則は計画分娩だが自然陣発にも可能な日時(日勤帯のみ等)にて対応 |
| 鎮痛の方法 | |
| 硬膜外麻酔実施の有無 | あり |
| CSEA実施の有無 | あり |
| その他 | Dural Puncture Epidural対応可 |
| 無痛分娩の標準的な説明文書 | あり 和痛分娩説明・同意書(PDF 最終更新日 2022/9/30) 和痛分娩麻酔説明書(PDF 最終更新日2023/11/10) |
| 説明文書による同意取得の有無 | あり |
| 無痛分娩マニュアルの有無 | あり 和痛分娩医師マニュアル(PDF 最終更新日2023/12/9) |
| 無痛分娩看護マニュアルの有無 | あり 和痛分娩看護マニュアル(PDF 最終更新日2025/3/19) |
| 自主点検表の確認 | 自主点検表の項目を全て又は猶予項目以外全て満たしている 自主点検表(PDF 最終更新日2025/3/13) |
急変時の体制
| 急変時の体制 | 自施設で一次対応後、他施設と連携 |
|---|---|
| 他施設連携時の重症母体搬送先 | |
| 医療機関名 | 東京都の周産期搬送ルール(母体救命搬送システムを含む)に従う |
| 搬送方法 | 救急車 |
| 他施設連携時の重症新生児搬送先 | |
| 産婦人科常勤医の総人数 | 9名 |
| 上記産婦人科常勤医のうち母体救急蘇生法講習会受講者数 | JCIMELS:1名 ALSO:1名 |
| 産科勤務助産師・看護師の総人数 | 20名 |
| 上記産科勤務助産師・看護師のうち母体救急蘇生法講習会受講者数 | JCIMELS:8名 ALSO:3名 |
| 上記産婦人科常勤医のうち新生児救急蘇生法講習会受講者数 | NCPR:9名 |
| 上記産科勤務助産師・看護師のうち新生児救急蘇生法講習会受講者数 | NCPR:20名 |
危機対応シミュレーションの実施の有無とその内容
| 実施の有無 | あり(最終実施日 2025/2/8) |
|---|---|
| 具体的な実施内容(実施ありの場合のみ) | 超緊急帝王切開シュミレーション |
無痛分娩麻酔管理者について
| 氏名 | 大村 友貴子 |
|---|---|
| 所有資格 | 日本麻酔科学会認定指導医 日本専門医機構麻酔科専門医 麻酔標榜医 J-MELSベーシックコース(2025/3/22-2028/3/21) JALAカテゴリーA(2024/1/24-2026/1/23) ACLSプロバイダー |
麻酔担当医について
| 麻酔担当医1 | 大村 友貴子(常勤) 日本麻酔科学会認定指導医 日本専門医機構麻酔科専門医 麻酔標榜医 J-MELSベーシックコース(2025/3/22-2028/3/21) JALAカテゴリーA(2024/1/24-2026/1/23) ACLSプロバイダー |
|---|---|
| 麻酔担当医2 | 吉田 千寿(常勤) 日本麻酔科学会認定指導医 日本専門医機構麻酔科専門医 麻酔標榜医 |
| 麻酔担当医3 | 齋藤 千恵(常勤) 日本麻酔科学会認定指導医 日本専門医機構麻酔科専門医 麻酔標榜医 |
無痛分娩に関わる助産師・看護師について
| 無痛分娩研修修了助産師・看護師数 | 0名 |
|---|---|
| NCPR資格保有者数 | 20名 |
日本産婦人科医会偶発事例報告・妊産婦死亡報告事業への参画状況
| 日本産婦人科医会偶発事例報告への参画の有無 | あり |
|---|---|
| 妊産婦死亡報告事業への参画の有無 | あり |
JALA登録について


 お電話
お電話 アクセス
アクセス